Cortisone
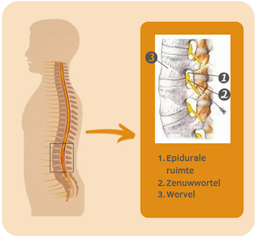
Een transforaminale epidurale is een inspuiting van cortisone in de epidurale ruimte. Dit is de ruimte rond het ruggenmerg en de zenuwen die uit het ruggenmerg ontspringen.
De transforaminale epidurale infiltratie vermindert de ontsteking en de zwelling in de epidurale ruimte. Daardoor verminderen de pijn en de tintelingen die veroorzaakt werden door ontsteking, irritatie en zwelling van de zenuw en weefsels errond.
Bij transforaminale infiltratie wordt de epidurale ruimte zijdelings aangeprikt op de plaats waar de zenuwwortel uit de wervelkolom komt. Dit gebeurt onder geleide van röntgenstraling. Er wordt contraststof gebruikt om te controleren of de punt van de naald op de juiste plaats zit en de ingespoten medicatie epiduraal terechtkomt.
Eerst te doen
-
De behandeling gebeurt tijdens een korte dagopname.
-
Thuis mag u op de dag van de behandeling eten en drinken zoals gewoonlijk.
-
Thuismedicatie en pijnstillers mogen ingenomen worden zoals gewoonlijk met uitzondering van bloedverdunners.
-
Als u bloedverdunners inneemt, moet u dit op de consultatie en bij het inplannen van de behandeling melden. Aspirine mag doorgenomen worden. Andere bloedverdunners moeten een aantal dagen voor de behandeling gestopt worden. Volg het advies dat u gegeven wordt nauwgezet op.
-
U hoeft geen nachtkledij of toiletgerief mee te brengen.
-
U mag de dag van de behandeling niet actief deelnemen aan het verkeer. Zorg ervoor dat iemand u naar huis kan brengen na de behandeling.
-
In de dagzaal en tijdens de behandeling mag er geen bezoek bij u blijven. Uw begeleider kan intussen in de lounge of de cafetaria verblijven (gelijkvloers).
-
Indien u op de dag van de behandeling koorts heeft of ziek bent, neem dan contact op met het secretariaat van het pijncentrum op het nummer 09 224 50 19.
-
Röntgenstraling is schadelijk voor het ongeboren kind. Als u zwanger bent of een vermoeden daarvan heeft, meld dit dan aan de verpleegkundige of arts.
-
Bent u overgevoelig voor jodium, pleisters, contrast- of verdovingsvloeistof, meld dit dan aan de verpleegkundige of arts.
-
Uw kledij en persoonlijke spullen worden opgeborgen in een koffer aan het voeteneinde van uw bed. De koffer blijft bij u. Breng zo weinig mogelijk spullen mee en vermijd grote handtassen zodat alles in de koffer past.
-
Indien echt nodig kan u ook gebruik maken van een locker. Hiervoor heeft u een muntstuk van 1 euro of 2 euro nodig.
In het ziekenhuis
In de inkom van campus Sint-Lucas (straat 60, vlak naast het onthaal) schrijft u zich met uw identiteitskaart in voor een dagopname pijncentrum. Volg de wegwijzers aan het plafond naar straat 79 (Blok W, eerste verdieping). Scan uw QR-code ter hoogte van wachtzaal A en neem plaats in wachtzaal A.
Een verpleegkundige van het dagziekenhuis komt u halen uit de wachtzaal. In een afgescheiden opnamelokaal worden samen met u alle medisch relevante zaken overlopen.
Vervolgens krijgt u een bed met koffer toegewezen in de opnamezaal. Omwille van praktische redenen kan hier geen bezoek bij u blijven. U mag al uw kledij aanhouden. Er wordt aan waakinfuus geprikt waarlangs er medicatie kan toegediend worden tijdens of vlak na de behandeling.
Tijdens uw verblijf
Bij het binnenkomen in de behandelzaal ontmoet u de behandelende arts en een pijnverpleegkundige. In deze zaal ziet u een beeldscherm en een röntgenapparaat. Deze toestellen zijn nodig om de juiste behandelingsplaats te bepalen.
U gaat op uw buik op de behandeltafel liggen. De verpleegkundige ontsmet de huid met een koude bruinrode ontsmettingsstof. Onder geleide van röntgenstraling wordt de naald transforaminaal tot in de epidurale ruimte geplaatst. Er wordt contraststof ingespoten en gecontroleerd of deze epiduraal terecht komt.
Daarna wordt lokale verdoving en cortisone ingespoten. Bij inspuiting kan u uitstralende pijn in uw been gewaarworden door druk op de zenuw.
Na de infiltratie wordt er een doucheverbandje aangelegd.
Terug thuis
U wordt terug naar de dagzaal gebracht waar uw vitale parameters gevolgd worden.
Als u zich goed voelt, kan u na ruim een half uur het ziekenhuis verlaten. De rest van de dag doet u het best wat rustig aan.
Na de behandeling kan u warmtegevoel en/of krachtverlies gewaarworden in de rug of benen. Dit is niet verontrustend en wordt veroorzaakt door de verdovingsvloeistof die na een tweetal uur is uitgewerkt.
Op de dag van uw behandeling mag u niet actief deelnemen aan het verkeer. Zorg op voorhand zelf voor een begeleider of bezoldigd vervoer of neem het openbaar vervoer.
Toekomst
Het is erg moeilijk te voorspellen of de infiltratie u zal helpen of niet. Over het algemeen is het zo dat patiënten met uitstralende pijnen een betere respons hebben op de infiltraties in vergelijking met patiënten met enkel rugpijn. Hetzelfde geldt voor patiënten bij wie de pijn recent is ontstaan in vergelijking met patiënten die reeds lang pijn lijden.
Patiënten met reeds geruime tijd pijn kunnen mogelijk minder baat hebben van de epidurale infiltraties. Ook patiënten met anatomische afwijkingen kunnen minder goed reageren op infiltratie. Het kan zijn dat u een pijnlijke rug of been heeft gedurende een tweetal dagen volgend op de infiltratie door irritatie van de prik zelf en van de ingespoten cortisone.
Vanaf de derde dag treedt er een vermindering op van de pijn.
Uitzonderlijk
De procedure is over het algemeen veilig. Aan elke interventie zijn echter mogelijke nevenwerkingen en potentiële complicaties verbonden.
De meest voorkomende bijwerking is pijn. Dit is slechts tijdelijk en verdwijnt na enkele dagen.
Mogelijke bijwerkingen van cortisone zijn: blozen, zweten, hartkloppingen, emotionaliteit, kloppende hoofdpijn, verhoging van de bloeddruk en tijdelijk verhoogde bloedsuikerspiegel.
Een enkele keer wordt er een bloedvat geraakt, waardoor een bloeding ontstaat. Dit is ongevaarlijk wanneer u geen bloedverdunners inneemt of deze tijdig gestopt heeft.
Heel uitzonderlijk kan een bacteriële hersenvliesontsteking voorkomen. Dit is met antibiotica te genezen.
Zenuwschade is een ander zeer zeldzaam gevolg.