Cortisone
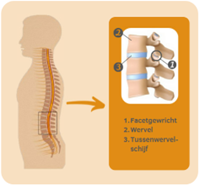
De ruggenwervels staan als blokjes op elkaar gestapeld, telkens met een tussenwervelschijf ertussen. Achterin de rug staan de ruggenwervels echter in contact met elkaar ter hoogte van de facetgewrichtjes. Elke wervel staat met twee facetgewrichtjes (een links en een rechts) in contact met de wervel erboven en met twee facetgewrichtjes (opnieuw een links en een rechts) in contact met de wervel eronder. Onder andere door belasting en slijtage kunnen er zich ter hoogte van de facetgewrichtjes veranderingen voordoen. De gewrichtjes kunnen ontsteken, de zenuwen die de gewrichtjes innerveren kunnen overprikkeld geraken. U ervaart dit als pijn.
Bij een therapeutische facetinfiltratie wordt met behulp van röntgenstralen het aangetaste facetgewricht in beeld gebracht. Vervolgens wordt onder geleide van röntgenstralen de naald tot aan het gewrichtje gebracht en wordt lokale verdoving en een ontstekingsremmer (meestal cortisone) ingespoten. De lokale verdoving verdooft het zenuwtakje aan het gewrichtje meteen maar slechts tijdelijk. Dit geeft onmiddellijk na de behandeling kortdurend pijnstilling. De ontstekingsremmer begint pas ten vroegste na 24 uur te werken. Het kan een aantal dagen duren vooraleer het effect van de behandeling duidelijk wordt. Soms zijn er meerdere infiltraties nodig om het effect te bestendigen.
In principe is deze behandeling mogelijk op alle niveaus van de wervelkolom, van de nek tot de stuit. Bij goed maar te kort aanhoudend effect van de behandeling kan er door een arts beslist worden om over te gaan tot behandeling met radiofrequente stroom ter hoogte van een of meerdere facetgewrichtjes (zie folder facetdenervatie).
Eerst te doen
-
De behandeling gebeurt tijdens een korte dagopname.
-
Thuis mag u op de dag van de behandeling eten en drinken zoals gewoonlijk.
-
Thuismedicatie en pijnstillers mogen ingenomen worden zoals gewoonlijk met uitzondering van bloedverdunners.
-
Als u bloedverdunners inneemt, moet u dit op de consultatie en bij het inplannen van de behandeling melden. Aspirine mag doorgenomen worden. Andere bloedverdunners moeten een aantal dagen voor de behandeling gestopt worden. Volg het advies dat u gegeven wordt nauwgezet op.
-
U hoeft geen nachtkledij of toiletgerief mee te brengen.
-
U mag de dag van de behandeling niet actief deelnemen aan het verkeer. Zorg ervoor dat iemand u naar huis kan brengen na de behandeling.
-
In de dagzaal en tijdens de behandeling mag er geen bezoek bij u blijven. Uw begeleider kan intussen in de lounge of de cafetaria verblijven (gelijkvloers).
-
Indien u op de dag van de behandeling koorts heeft of ziek bent, neem dan contact op met het secretariaat van het pijncentrum op het nummer 09 224 50 19.
-
Röntgenstraling is schadelijk voor het ongeboren kind. Als u zwanger bent of een vermoeden daarvan heeft, meld dit dan aan de verpleegkundige of arts.
-
Bent u overgevoelig voor latex, pleisters of verdovingsvloeistof, meld dit dan aan de verpleegkundige of arts.
-
Uw kledij en persoonlijke spullen worden opgeborgen in een koffer aan het voeteneinde van uw bed. De koffer blijft bij u. Breng zo weinig mogelijk spullen mee en vermijd grote handtassen zodat alles in de koffer past.
-
Indien echt nodig kan u ook gebruik maken van een locker. Hiervoor heeft u een muntstuk van 1 euro of 2 euro nodig.
In het ziekenhuis
In de inkom van campus Sint-Lucas (straat 60, vlak naast het onthaal) schrijft u zich met uw identiteitskaart in voor een dagopname pijncentrum. Volg de wegwijzers aan het plafond naar straat 79 (Blok W, eerste verdieping). Scan uw QR-code ter hoogte van wachtzaal A en neem plaats in wachtzaal A.
Een verpleegkundige van het dagziekenhuis komt u halen uit de wachtzaal. In een afgescheiden opnamelokaal worden samen met u alle medisch relevante zaken overlopen.
Vervolgens krijgt u een bed met koffer toegewezen in de opnamezaal. Omwille van praktische redenen kan hier geen bezoek bij u blijven.
U trekt een operatiehemd aan, dit sluit aan de achterkant. Uw bh en broek mag u aanhouden. Er wordt aan waakinfuus geprikt waarlangs er indien nodig medicatie kan toegediend worden tijdens of vlak na de behandeling.
Tijdens uw verblijf
Bij het binnenkomen van de behandelruimte ontmoet u de behandelende arts en de pijnverpleegkundige. In deze zaal ziet u verder een beeldscherm en een röntgenapparaat. Deze toestellen zijn nodig om de juiste plaats voor de prik te bepalen.
Er wordt u gevraagd om op uw rug of buik op de behandeltafel te gaan liggen. De positie is afhankelijk van waar er geprikt wordt.
De prikplaats wordt door een verpleegkundige ontsmet met een koude, roodbruine of kleurloze ontsmettingsstof. De arts plaatst onder geleide van de röntgenstralen een of meerdere naalden ter hoogte de facetgewrichtjes die de pijn vermoedelijk veroorzaken. Eens ter plaatse wordt geïnfiltreerd met een ontstekingsremmer (meestal cortisone).
Na het verwijderen van de naald(en) wordt een doucheverbandje aangelegd. U hoeft geen verdere wondzorg te voorzien.
Terug thuis
Na de infiltratie ter hoogte van de nek of borstwervels wordt u terug naar de opnamezaal gebracht waar uw vitale parameters gemonitord worden. Als u zich goed voelt, kan u ruim een half uur na de behandeling het ziekenhuis verlaten.
Op de dag van uw behandeling mag u niet actief deelnemen aan het verkeer. Zorg op voorhand zelf voor een begeleider of bezoldigd vervoer of neem het openbaar vervoer.
Er wordt voor deze behandeling één dag arbeidsongeschiktheid voorzien, met name de dag van de behandeling zelf.
Toekomst
De plaatselijke verdoving die u toegediend krijgt werkt meteen pijnstillend maar is na enkele uren reeds uitgewerkt. De cortisone heeft ten vroegste effect na 24 uur. Het effect neemt toe in de dagen erna tot de vijfde dag na de behandeling.
Soms dient de behandeling meer dan één keer uitgevoerd te worden om een goede respons te bekomen. Er wordt minstens twee weken tijd gelaten tussen twee behandelingen.
Normaal gezien komt u een paar weken na de behandeling terug op consultatie bij de pijnspecialist of bij uw doorverwijzende arts.
Uitzonderlijk
De behandeling is over het algemeen veilig. Aan elke interventie zijn echter mogelijke nevenwerkingen en potentiële complicaties verbonden. De meest voorkomende bijwerking is pijn. Dit is slechts tijdelijk en verdwijnt na enkele dagen.
U kan na de behandeling tijdelijk draaierig zijn, een verdoofd gevoel ter hoogte van de prikplaats hebben of moeilijkheden met ademhaling ervaren.
Mogelijke nevenwerkingen van cortisone zijn blozen, zweten, hartkloppingen, kloppende hoofdpijn, verhoogde bloeddruk en tijdelijke verhoging van de bloedsuikerspiegel.